Audiologists and Fitters Alliance(CAFA)
鼻咽癌放疗时颞骨接受的剂量最多,耳蜗可达96%,咽鼓管为100%,乳突为 74%。对中耳的损伤,主要表现为放射性分泌性中耳炎(radiation induced otitis media with effusion,RIOME)和放射性慢性化脓性中耳炎(radiation induced chronic suppurative otitis media,RICSOM) 。
资料显示,RIOME的发病率可高达26%,使用MRI观察的结果要明显高于耳镜检查的结果,放疗前85%的患者有分泌性中耳炎,而放疗后为48%。RIOME多发生在放疗后1年内,其病因可能与咽鼓管纤维化和咽鼓管的移位有关 。
放疗的剂量被认为是影响RIOME发病的最重要因素。当中耳接受的剂量达40Gy时,可引起中耳急性放射损伤,当剂量达65~70Gy时,即导致急性中耳炎。鼻咽癌放疗剂量70Gy是保留中耳黏膜及咽鼓管功能的一个临界点。研究表明,RIOM的发病与咽鼓管峡部接受的放射剂量密切相关,当咽鼓管峡部的剂量高于52Gy或者中耳腔剂量高于46Gy时,RIOME的发生率明显升高。
对于鼻咽癌放疗前的分泌性中耳炎,鼓膜切开和置管术并不能提高患者的听力,其鼓室积液可随着放疗后肿瘤的缩小而痊愈。对于RIOME,持续的鼓膜切开和鼓室吹张疗效可靠。但是否为RIOME患者留置通气管仍是个有争议的话题。因此,对于放疗前或者放疗后早期出现的分泌性中耳炎,可进行观察,咽鼓管功能可随鼻咽肿瘤的缩小而恢复正常。而对于放疗后持续出现的中耳积液,可行鼓膜切开和咽鼓管吹张术,或者鼓膜烧灼造孔术,失败后可反复进行。如果选择鼓膜置管术,需谨慎考虑其远期并发症,并且需要更密切的随访和局部处理。
MRI扫描结果显示,当放疗射线剂量超过50Gy时,中耳乳突炎发生的几率超过50%。在晚期的颞骨放射性反应中,黏膜和咽鼓管功能损伤常常是不可逆的。一旦合并细菌感染很容易发生化脓性中耳炎。由于外耳道皮肤受损后鳞屑自我清除功能减退,甚者当合并放射性骨坏死时,RICSO更易于转化为难治性的慢性化脓性中耳炎。文献报道其发病率为8%,多出现在中耳放射剂量超过63.5Gy时。治疗手段以保守治疗为主。但有超过半数的鼓室成形术可以在RICSOM取得成功。
对于合并有中耳胆脂瘤或者较多肉芽的病例,应选择开放式乳突切除术,而不应选择完壁术式,后者有较高的术后并发症。同时,放疗后乳突骨质疏松易碎,超过50%的病例术中发现面神经管裂、外淋巴瘘和硬脑膜暴露等解剖异常,手术风险较高。因此,手术治疗应该作为保守治疗失败的二线选择。手术适应证应包含具备正常或者接近正常的咽鼓管功能,术前应充分与患者交流,避免发生医疗纠纷。
抗生素的滥用导致慢性化脓性中耳炎的主要病原体以及其对抗生素的敏感性发生变化。研究发现,在感染性疾病中对抗生素耐药的细菌越来越多;其中包括耐甲氧西林的金黄色葡萄球菌(Methicillin Resistant Staphylococcus Aureus, MRSA)。MRSA的耐药机制主要与质粒介导的β-内酰胺酶和靶位青霉素结合蛋白(PBP)的改变有关。如果对MASA相关慢性化脓性中耳炎进行经验性抗生素治疗可能会导致治疗失败或产生中耳炎相关的并发症。药敏试验发现,MRSA菌株对万古霉素,替考拉宁和利奈唑胺的敏感性较高。因此在慢性中耳炎的治疗中,完善细菌培养结果及药物敏感试验对抗生素的选择具有指导性作用。
原发性纤毛运动障碍综合征(Primary ciliary dyskinesia,PCD)是常染色体隐性遗传的疾病,其特征是纤毛功能障碍和粘膜纤毛清除能力受损,导致一系列临床表现,包括导致支气管扩张的慢性支气管炎,慢性鼻-鼻窦炎,慢性中耳炎,镜面内脏转位和男性不育,女性不孕等。其中慢性鼻窦炎(鼻息肉)、支气管扩张及右位心完全镜面内脏转位三联征称为Kartagener综合征(约占PCD的50%)。
临床表现 :鼻-鼻窦炎(100%)和中耳炎(95%)是该疾病的主要特征,是儿童早期PCD相关疾病的主要原因。几乎所有PCD患者均有不同程度的慢性中耳炎或持续中耳积液,因此患者就诊于耳鼻喉科时,临床医生应该注意鉴别。PCD发病早,多在15岁前发病,且不同发病年龄的患者症状多有规律性。幼儿主要以流黏脓涕,急性中耳炎反复发作,顽固性咳嗽、咳痰、肺部感染为主;儿童则主要为慢性或反复性中耳炎;青年以慢性鼻窦炎多见;成年则常表现为复发性支气管炎、支气管扩张、肺不张、鼻息肉等。多种症状并不一定同时出现,多数表现为其中某一或两个系统的症状。就诊患者主要以咳嗽、咳痰等下呼吸道症状居多。
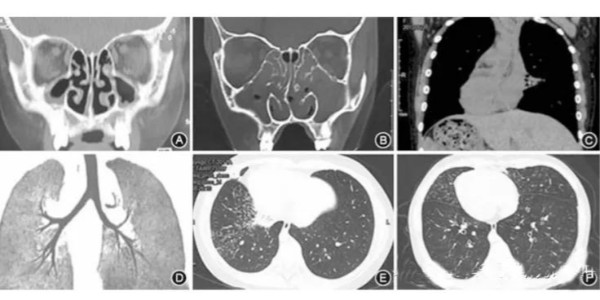
图 7 患儿影像学检查结果。A:鼻窦CT示双侧上颌窦炎(男,11岁);B:鼻窦CT示双侧上颌窦炎和鼻中隔偏曲(女,11岁);C:CT冠状位成像可见左肺局部肺不张、右位心和腹腔脏器反位(女,11岁);D:CT气道重建可见气管左右结构反位(女,10月龄);E:右肺CT可见较多小叶中心型微结节(女11岁);F:双肺CT可见支气管扩张和细支气管炎(男,11岁). (引自靳雨婷等,中华儿科杂志, 2015 )
诊断 : PCD临床表现具有多样性,多表现为咳嗽、咳痰等上呼吸道感染症状,常会被误认为是单纯的呼吸道炎症,给疾病的诊断、治疗、预防带来困难。目前尚缺乏诊断本病的快速、简单、准确的方法。以下特点有助于正确诊疗PCD:患者就诊多以咳嗽、咳痰等呼吸道症状为主,且症状发作频繁,往往需住院治疗;病史较长,多从年幼开始发病;多数患者伴有鼻窦炎、中耳炎;5 0%患者同时表现有鼻窦炎/鼻息肉、支气管扩张和内脏转位,即Kartagener综合征;血液学检查示血象升高,胸片显示肺部炎性表现为 “卷发征”;呼吸道黏膜活检显示纤毛结构异常;少数患者有家族史。
鉴别诊断 : 慢性支气管炎、慢性阻塞性肺疾病、肺结核、支气管哮喘伴有心脏右位,肺囊性纤维化。
治疗: 主要以内科保守治疗为主。主要治疗手段如下:应用抗生素预防及控制抗感染;黏液促排剂促进痰液咳出;应用促进纤毛运动的药物,如三磷酸腺苷、标准桃金娘油、氨溴索等;提高机体免疫力治疗,加强营养。手术治疗主要包括慢性鼻-鼻窦炎、慢性中耳炎、不育以及某些伴有严重心肺结构和功能异常的患者。尽管 PCD患者纤毛功能异常,但是通过鼓膜置管、鼓膜修补术、鼻内镜手术、肺叶移植等可以取得良好的治疗效果。